MC1675: desescalada de radioterapia adyuvante en carcinoma de células escamosas orofaríngeo asociado a HPV
Fecha
23 sept 2025
Resumen
Un ensayo clínico de fase 3 ha demostrado que un régimen de radioterapia adyuvante desintensificada (30-36 Gy) reduce significativamente la toxicidad crónica y mejora la calidad de vida en pacientes con carcinoma de células escamosas de orofaringe asociado al virus del papiloma humano (VPH). Este estudio, MC1675, podría cambiar el enfoque terapéutico al ofrecer una opción más tolerable que mantiene un excelente control de la enfermedad.
Autor/a

Diana Darriba
El carcinoma de células escamosas de orofaringe asociado al VPH tiene altas tasas de curación con los tratamientos estándar, que a menudo incluyen quimiorradioterapia. Sin embargo, la terapia convencional conlleva una alta morbilidad, con efectos adversos como xerostomía, disfagia, fibrosis cervical y osteorradionecrosis, que afectan negativamente a la calidad de vida a largo plazo. Por ello, ha surgido la necesidad de buscar estrategias de desintensificación que reduzcan la toxicidad sin sacrificar el control oncológico.
🎨 Diseño del estudio
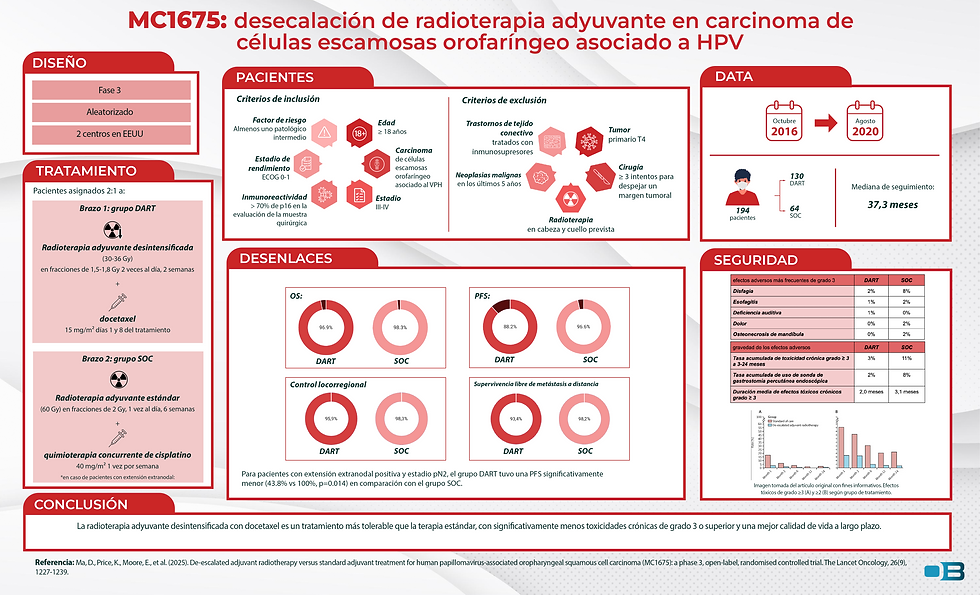
El estudio MC1675, registrado como NCT02908477, es un ensayo de fase 3, abierto y aleatorizado, realizado en dos centros de EEUU. Se inscribieron pacientes que cumplían los siguientes criterios:
✅ Criterios de inclusión:
Adultos mayores de 18 años
Carcinoma de células escamosas orofaríngeo asociado al VPH
Estadio III-IV
> 70% de inmunorreactividad p16 en la evaluación de la muestra quirúrgica
ECOG 0-1
Al menos un factor de riesgo patológico intermedio
❎ Criterios de exclusión:
Tumor primario T4
≥ 3 intentos de cirugía para despejar un margen tumoral
Radioterapia en cabeza y cuello previa
Neoplasias malignas en los últimos 5 años
Trastornos de tejido conectivo tratados con inmunosupresores
☢️ Tratamiento:
Los pacientes fueron asignados aleatoriamente (2:1) a uno de estos grupos:
Grupo DART: Radioterapia adyuvante desintensificada de 30-36 Gy, administrados 2 veces al día durante 2 semanas, junto con docetaxel intravenoso en los días 1 y 8 del tratamiento.
Grupo SOC: 60 Gy administrados 1 vez al día durante 6 semanas, junto con cisplatino intravenoso semanal para pacientes de alto riesgo con extensión extranodal.
El objetivo principal fue la tasa acumulada de toxicidad crónica de grado 3 o superior entre los 3 y 24 meses posteriores a la radioterapia.
📊 Resultados
Se inscribieron 228 pacientes, de los cuales 194 se incluyeron en el análisis final (130 en el grupo DART y 64 en el grupo SOC) . La mediana de seguimiento fue de 37,3 meses.
🩺 Datos oncológicos:
El estudio encontró tasas de control de la enfermedad excelentes en el grupo DART, comparables a las del tratamiento estándar en la población de riesgo intermedio. Sin embargo, en un análisis post hoc, se observó que la supervivencia libre de progresión (PFS) fue significativamente menor en el grupo DART en pacientes de alto riesgo con extensión extranodal, con una separación a favor del tratamiento estándar después de 2 años.
desenlaces a 2 años | DART | SOC |
OS | 96,9% | 98,3% |
PFS | 88,2% | 96,6% |
Control locorregional | 95,9% | 98,3% |
Supervivencia libre de metástasis a distancia | 93,4% | 98,2% |
😷 Toxicidad y calidad de vida:
El régimen DART se asoció con una tasa significativamente menor de toxicidad crónica severa.
gravedad de los efectos adversos | DART | SOC |
Tasa acumulada de toxicidad crónica grado ≥ 3 a 3-24 meses | 3% | 11% |
Tasa acumulada de uso de sonda de gastrostomía percutánea endoscópica | 2% | 8% |
Duración media de efectos tóxicos crónicos grado ≥ 3 | 2,0 meses | 3,1 meses |
En cuanto a la calidad de vida, esta fue superior en el grupo DART en varias áreas como dolor, deglución y xerostomía, con mejoras que se mantuvieron estadísticamente significativas hasta los dos años. Por ejemplo, en dolor, la puntuación media en la escala EORTC fue de 5,5 en el grupo DART frente a 14,2 en el SOC.
🩹 Seguridad
El perfil de seguridad del grupo DART mostró ser más favorable que el tratamiento con radioterapia estándar (SOC), con una tasa acumulada de toxicidad crónica de grado 3 o superior significativamente menor.

Los efectos tóxicos más comunes de grado 3 o superior en el grupo de radioterapia desescalada fueron la disfagia (2% de los pacientes), la esofagitis (1%) y la pérdida de audición (1%). En el grupo de tratamiento estándar, la toxicidad más frecuente de grado 3 o superior fue la disfagia (8% de los pacientes), seguida de la esofagitis, fatiga, dolor y osteonecrosis de la mandíbula, con un 2% en cada caso.
No se registraron efectos de grado 4. Se registró un solo evento de grado 5 en el grupo DART, pero su causa no pudo ser determinada de forma concluyente.
📝 La conclusión final
El estudio MC1675 concluye que la radioterapia adyuvante desintensificada con 30-36 Gy es más tolerable que el tratamiento estándar de 60 Gy, al reducir la toxicidad crónica y mejorar la calidad de vida. Los hallazgos sugieren que este régimen es una alternativa viable para pacientes de riesgo intermedio.
No obstante, los resultados en pacientes con extensión extranodal advierten contra la aplicación indiscriminada de este enfoque en poblaciones de alto riesgo. La diferencia observada en la PFS se debe principalmente a una mayor tasa de metástasis a distancia, lo que sugiere que la intensidad de la terapia sistémica también juega un papel crucial. Los autores plantean que la selección de pacientes para la desintensificación podría mejorarse con el uso de biomarcadores como el ADN tumoral circulante del VPH (ctHPVDNA).
Tienes disponible la oncografía aquí 👇